Haynal Imre Egészségtudományi Egyetem, Orvostovábbképzö
Kar, II. Gyermekgyógyászati Tanszék és Borsod-Abaúj-Zemplén Megyei Kórház,
Gyermekegészségügyi Központ, Miskolc1;
Semmelweis Orvostudományi Egyetem, I. Gyermekklinika, Budapest2
A HAJNALI JELENSÉG KEZELÉSE AMORF CINKINZULINNAL (SEMILENTE MC) SERDÜLÖKORÚ INZULIN-DEPENDENS CUKORBETEGEKBEN
Barkai László dr.1,
Soós Andrea dr.1, Madácsy László dr.2
Összefoglalás
A szerzők nyílt, prospektív
klinikai vizsgálati elrendezésben tanulmányozták az amorf cinkinzulin hatását a
hajnali jelenség alakulására intenzív inzulinkezelésen lévő serdülőkorú
inzulin-dependens cukorbetegekben. Kifejezett hajnali jelenséget mutató 26 diabeteses
serdülőben az esti bázisinzulinként adott NPH-inzulint Semilente MC inzulinra
cserélték. A terápiamódosítás eredményeként szignifikánsan csökkent a reggeli
vércukorérték (p<0,0001), a vércukorérték napi átlaga (p<0,0001) és a HbA1cszint (p=0,0024), miközben a betegek
esti bázisinzulin-igénye (p=0,0117), valamint a napi összinzulinigény is (p=0,0078)
jelentősen mérséklödött. A terápiaváltoztatás eredményeként sem a
hypoglykaemiák gyakorisága, sem a betegek test-tömeg indexe nem változott
szignifikánsan. Eredményeik alapján az este bázisinzulinként adott Semilente MC
inzulint alkalmas készítménynek tartják az NPH-inzulinnal nem befolyásolható hajnali
jelenséget mutató cukorbeteg serdülők kezelésére.
Kulcsszavak: IDDM, serdülők,
hajnali jelenség, inzulinkezelés
Amorphous zink insulin (Semilente MC)
treatment for the dawn phenomenon in adolescents with insulin dependent diabetes
Summary
In an open prospective clinical trial, the authors investigated the effect of amorphous zinc insulin on the dawn phenomenon in adolescents with insulin-dependent diabetes. Bedtime basal NPH-insulin was switched to Semilente MC insulin in 26 diabetic adolescents with pronounced dawn phenomenon. As a result of change in therapy, fasting blood glucose (p<0.0001), average of daily blood glucose concentration (p<0.0001) and HbA1c level (p=0.0024) decreased significantly, meanwhile a diminution of bedtime insulin requirement (p=0.0117) and total daily dose of insulin (p=0.0078) was observed as well. Neither the rate of hypoglycaemia nor the body mass index changed significantly. It is concluded that Semilente MC insulin given at bedtime is an appropriate alternative to NPHinsulin to treat adolescents with non-suppressible dawn phenomenon.
Key words: IDDM, adolescents,
dawn phenomenon, insulin treatment
Az inzulin-dependens diabetes kezelésének és a szövődmények megelőzésének
alapfeltétele a normoglykaemia hosszú távú biztosítása.1 A vércukorszint fiziológiás szinten
tartása azonban a jelenleg rendelkezésre álló kezelési módszerekkel a betegek
jelentős hányadában nem valósítható meg.1 Különösképpen nehézséget
jelent a serdülőkorú cukorbetegek kezelése, hiszen élettani és psychés okok miatt
az anyagcserehelyzet ebben az életkorban szinte törvényszerüen romlik és a
szövődmények kialakulása, illetve progressziója felgyorsulhat. 2,3,4
A diabeteses serdülők anyagcserehelyzetének romlása több okra vezethetö
vissza, melyek közül az egyik fontos tényező a hajnali jelenség, vagy
„dawn-phenomenon”. Az inzulinérzékenység diurnális változása (hajnali, kora
reggeli órákban való csökkenés) minden életkorban és nem diabeteses egyénekben is
megfigyelhető,5,6 azonban legkifejezettebb a cukorbeteg
serdülőkben.7 Oka nem teljesen tisztázott, de
legnagyobb valószínűséggel az éjjeli fokozott növekedésihormon (GH) -szekrécióra
vezethető vissza,8 mely a pubertásban lényegesen
nagyobb mértékű, mint a prepubertásban, illetve a felnőttkorban. Korábbi felnőtt
betegeken szerzett külföldi és hazai tapasztalatok amellett szólnak, hogy az amorf
sertés cinkinzulin (Semilente MC) kedvező farmakokinetikai tulajdonságai alapján
alkalmas lehet a hajnali jelenség kezelésére.9,10 Annak ellenére, hogy a jelenség a
serdülőkorban igen gyakori, ezen korosztályban hasonló jellegű adatok csak
szórványosan állnak rendelkezésre,11 a kezelés anyagcserére gyakorolt
hosszú távú hatását pedig ez idáig nem vizsgálták.
Jelen tanulmány célja volt serdülőkben az esti bázisinzulinként alkalmazott
amorf cinkinzulin (Semilente MC) hatását vizsgálni az isophan (NPH)-inzulinnal nem
rendezhető hajnali jelenség kivédésében. Vizsgáltuk továbbá, hogy a kezeléssel
javítható-e a hosszú távú anyagcserehelyzet, illetve ezzel összefüggésben hogyan
változik a serdülőkorú betegek közismerten nagyfokú inzulinszükséglete.
Betegek és módszer
A vizsgálatba 26 inzulin-dependens diabeteses beteg (12 fiú és 14 leány)
került bevonásra, akik megfeleltek az alábbi kritériumoknak: 1. serdülőkorúak
(Tanner-stádium > 2), 2. legalább kétéves diabetestartam, 3. legalább kétéves
intenzív inzulinkezelés, 4. lefekvéskor adott („bedtime”) NPH-inzulinnal nem
befolyásolható hajnali jelenség, 5. „bedtime” Semilente inzulinra állítást
követően legalább 6 hónapos kezelési tartam, 6. megfelelő együttműködés. A
hajnali jelenséget akkor tekintettük igazoltnak, ha az éhomi vércukorértékek
legalább 50%-a meghaladta a 10 mmol/l értéket és hypoglykaemia a megelőző 24
órában nem fordult elő.9
A betegek a miskolci, illetve a budapesti intézetben álltak kezelés és
gondozás alatt. Intenzív inzulinkezelésük során egy (este) vagy két alkalommal
(reggel és este) intermedier hatású bázisinzulint, illetve a föétkezések előtt
rövid hatástartamú inzulint kaptak.
Az esti bázisinzulint lefekvéskor, 21–23 órakor adták. Az étrendi kezelés 3
fő és 3 kisétkezés formájában, az életkor, testsúly és a nem szerint
megállapított összkalórián belül 25–30% zsír, 15–20% fehérje, 55–60%
szénhidrát ajánlásán alapult. Az otthoni vércukormeghatározás gyakoriságának
napi átlaga 2–5 között váltakozott, éhomi meghatározás szinte minden reggel
történt. A betegek rendszeres oktatását orvos, szakasszisztens és dietetikus által
alkotott munkacsoport végezte, mely magában foglalta az éhomi hyperglykaemiák
eldifferenciálásának lehetőségét is. A betegek fontosabb klinikai adatait az 1.
táblázat mutatja.
| átlag | SD | szélső értékek |
|
| Életkor (év) | 14,9 | 2,0 | 11-17 |
| Diabetes tartama (év) | 7,8 | 3,6 | 3-15 |
| Intenzív inzulinkezelés tartama (év) |
3,8 | 1,5 | 2-7 |
| Semilente inzulin kezelés tartama (hónap) |
15,9 | 10,1 | 6-45 |
1. táblázat: A vizsgálatban szereplő betegek klinikai adatai (n=26; fiú/leány=12/14).
A hajnali jelenség dokumentálását követően a betegek esti NPH-inzulinját
amorf cinkinzulinra (Semilente MC, Novo Nordisk) cseréltük. Az esti inzulin
átállítását követően ismételt napszakos vércukorprofilok alapján módosítottuk
a gyors hatású reggeli inzulin adagját. Vizsgáltuk az anyagcserehelyzet, az
inzulindózis, a testtömeg és a hypoglykaemiagyakoriság alakulását az esti
NPH-inzulinról Semilente inzulinra átállítást megelőzően és azt követően.
Az anyagcserehelyzet jellemzésére meghatároztuk – a betegnaplóban szereplö
vércukorértékek alapján – az átállítást megelőző és azt követő 1 hónap
éhomi, illetve napi vércukorértékek átlagát továbbá – a 3 havonta rendszeresen
végzett HbA1c-értékek alapján – az
átállítást megelőző egy év és az azt követő összes érték átlagát.
Meghatároztuk a Semilente inzulin beállítás előtti és az utáni átlagos napi
össz-inzulinszükségletet és ezen belül a rövid, illetve az intermedier hatású
inzulin adagját. A testtömeg jellemzésére a test-tömeg indexet (BMI) használtuk, a
hypoglykaemia gyakoriságát a 4–6 hetente történt vizitek alkalmával a betegek
által említett, illetve a betegnaplóban dokumentált enyhe (típusos klinikai tünetek,
külső segítséget nem igényel) és súlyos (külső segítségnyújtást igényel)
epizódok előfordulása alapján értékeltük.
A HbA1c mérése ionbefogásos módszerrel
történt (IMx Glycated Hemoglobin Assay, Abbott), a nem diabeteses normálérték felsö
határa: 6,4 %. Az adatok statisztikai analízisét Wilcoxon-teszttel végeztük,
p<0,05 esetén értékeltük az adott változást statisztikailag szignifikánsnak. Az
eredményeket – tekintettel az aszimmetrikus eloszlásra – az átlag és a 95%
konfidencia intervallum megadásával jellemeztük.

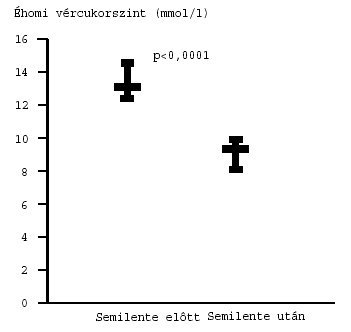
1. ábra: Az éhomi vércukorértékek változása az esti Semilente inzulin beállítás eredményeként. Átlag (95% CI).
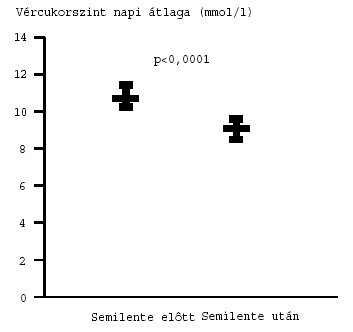
2. ábra: Az átlagos napi vércukorértékek változása az esti Semilente inzulin beállítás eredményeként. Átlag (95% CI).
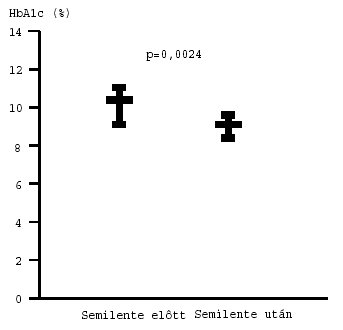
3. ábra: A HbA1c-értékek változása az esti Semilente inzulin beállítás eredményeként. Átlag (95% CI).
Eredmények
Az anyagcsere-paraméterekben és az inzulinszükségletben az esti bázisinzulin
átállítására bekövetkező kedvező változásokat az 1–5. ábrák mutatják.
A betegek éhomi vércukorértékei szignifikánsan és tartósan alacsonyabbaknak
bizonyultak a Semilente inzulinra átállítás után, mint a korábban alkalmazott
NPH-inzulin-kezelés mellett [13,05 (12,35–14,50) vs. 9,20 (8,07–9,92) mmol/l;
p<0,0001]. Hasonlóan szignifikáns csökkenést észleltünk a napi átlagos
vércukorértékek vonatkozásában is [10,70 (10,23–11,45) vs. 9,20 (8,50–9,56)
mmol/l; p<0,0001]. A hosszú távú anyagcserekontroll jellemzésére használt
átlagos HbA1c-értékek is szignifikánsan javultak
az átállítás hatására [10,30 (9,06–10,79) vs. 8,80 (8,11–9,20) %; p=0,0024].
Tekintettel arra, hogy a betegek egy részében a követési idő alatt a pubertás
lezajlott, felmerül az elméleti lehetősége annak, hogy ezen betegekben átállítás
nélkül is javulhatott volna a HbA1c-érték. Ezért a HbA1c-változás értékelését külön
is elvégeztük azon betegekben, akiknél a pubertás nem zajlott le az átállítás
utáni időszakban (19 beteg). A javulás azonban ezen alcsoportban is szignifikáns volt
[10,6 (8,9–11,20) vs. 8,9 (8,01–10,11)%; p=0,016]. Az inzulin napi össz-dózisa
szignifikánsan alacsonyabb volt esti Semilente inzulin mellett, mint NPH-inzulin
adagolása során [1,14 (1,00–1,32) vs. 1,02 (0,98–1,11) E/kg/nap; p=0,0117]. Ezen
belül elsősorban az esti bázisinzulin adagjának csökkenése volt jelentős [0,32
(0,28–0,41) vs. 0,25 (0,20–0,34) E/kg/nap; p=0,0078], míg a rövid hatású,
étkezések előtti inzulinszükséglet csökkenése statisztikailag nem bizonyult
szignifikánsnak. Összességében a Semilente inzulinra történt átállítás
eredményeként az inzulinszükséglet 10%-os csökkenése mellett az
anyagcsere-paraméterek vonatkozásában mintegy 14–30%-os javulást lehetett elérni.
Nem észleltünk jelentős változást a BMI vonatkozásában [20,3 (18,2–22,4) vs. 20,2
(18,0–21,9) kg/m2; n.s.] és nem módosult
szignifikánsan sem a súlyos, sem az enyhe hypoglykaemiák gyakorisága.
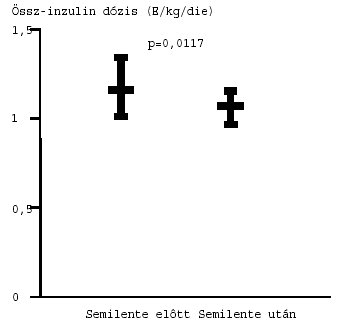
4. ábra: A napi össz-inzulinigény változása az esti Semilente inzulin beállítás eredményeként. Átlag (95% CI).
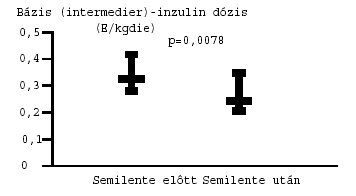
5. ábra: A bázisinzulin-igény változása az esti Semilente inzulin beállítás eredményeként. Átlag (95% CI).
Megbeszélés
A hajnali jelenség oka a kora reggeli órákban fokozódó inzulinrezisztencia,
mely 3.00 és 6.00 óra között jelentős vércukorszint-emelkedéshez vezet.
A szerzők többsége szerint a hajnali jelenség hátterében a GH-szekréció
éjszakai növekedése áll,7,12 mások szerint az inzulin-clearance
hajnali fokozódása is oki szerepet játszik a jelenség kialakulásában.13 A hajnali jelenség legkifejezettebb
formában a serdülőkorban jelentkezik, mindkét nemben a legintenzívebb a Tanner 3-4
stádiumban, 6 és az inzulinérzékenység
csökkenése jó összefüggést mutat a pubertás során megfigyelhető éjjeli fokozott
GH-szekrécióval.7
A hajnali jelenség kezelése napjainkban nem megoldott. Egyik lehetőségként
adódik a hajnali órákban fokozódó inzulinszükségletet követő flexibilis
bázisinzulin adagolás pumpa kezelés segítségével, azonban ez – számos oknál
fogva – a klinikai gyakorlatban nem terjedt el.14,15 Újabban terápiás próbálkozások
folynak a fokozott GH-szekréció csökkentésére. Ilyen célból IGF I (insulin-like
growth factor-I) pubertáskori adásáról számoltak be bíztató eredményekkel,16 azonban további vizsgálatok
szükségesek, hiszen sem a növekedésre, sem a szövődmények alakulására gyakorolt
hatásuk jelenleg még nem ismert. A jelenlegi leggyakrabban alkalmazott inzulinadagolási
rendszerek keretein belül – az esetek egy részében – az esti NPH-inzulin
dózisának emelése, illetve a beadás időpontjának későbbi órákra tolása hozhat
eredményt. Az esti NPH-inzulin-adag növelésének azonban határt szab az éjjeli –
föleg 3.00 óra tájban jelentkező – hypoglykaemia veszélyének fokozódása, a
későbbi időpontban – 23.00–24.00 óra – történő beadás pedig a legtöbb
esetben nem egyeztethető össze az ilyen korú betegek mindennapi életritmusával.
Számos közepes és hosszú hatástartamú inzulinféleséget is kipróbáltak a hajnali
jelenség megoldására, azonban ezek a próbálkozások nem vezettek eredményre. 17,18 Az utóbbi időben azonban
külföldi és hazai munkacsoportok is jó eredménnyel alkalmazták az amorf cinkinzulint
felnőtt betegekben a hajnali jelenség kivédésére.9,10
Gyermek-, illetve serdülőkorú betegek kezeléséröl ez idáig egy közlés
ismeretes. Holl és mtsai egy nyílt, “cross-over” vizsgálatban 15
serdülőkorú diabeteses kezeléséröl számoltak be.11 Osztályos felvételt követően
néhány nap után a betegek esti NPH-inzulinról amorf cinkinzulinra tértek át.
Az átállítás előtti és utáni napokon végzett sorozatos vércukorprofil
vizsgálatok eredményei szerint a reggeli vércukorértékek és az esti inzulinadagok
szignifikánsan csökkentek, miközben az éjjeli hypoglykaemiák gyakorisága nem
változott. Saját vizsgálatunk a fenti eredményeket kiegészíti, hiszen betegeink
esetében a kedvező hatást nemcsak rövid távon (1 hónap vércukorértékei alapján),
hanem hosszú távon, otthoni körülmények között is (HbA1c-meghatározásokkal bizonyítva)
biztosítani tudtuk a Semilente inzulin esti adásával.
Az amorf cinkinzulin általunk is leírt kedvező hatása speciális abszorpciós
tulajdonságának köszönhető. Gyakori éjjeli inzulinszint meghatározásokkal
igazolták, hogy az esti amorf cinkinzulin beadását követően kétfázisú hatásgörbe
jelentkezik. 9 Subcutan beadva egy kezdeti tartós
inzulinhatást követően mintegy 8–9 óra múlva – amikor az NPH-inzulin hatása már
jelentősen csökken – egy második, fokozódó inzulinfelszívódás észlelhető, mely
következtében a hajnali órákban még mindig jelentős inzulinhatás érhető el.
Felmerült, hogy ez a kedvező hatás pusztán abból adódna, hogy ez az inzulin állati
eredetű, ezáltal hatástartama hosszabb lenne, mint a humán NPHinzuliné. 19 Ezt azonban cáfolták azok a
vizsgálatok, melyek a különbséget állati eredetű NPHinzulinnal összevetve is
igazolták.9,20
Eredményeinket összefoglalva elmondhatjuk, hogy a serdülőkorban gyakori és
kifejezett hajnali jelenség, mely az esti NPH-inzulinnal nem befolyásolható, hatásosan
kivédhető Semilente inzulin adásával. A kezelés eredményeként a reggeli jelentős
hyperglykaemia megszüntethető és a hosszú távú anyagcserében (HbA1c) is jelentős javulás érhető el.
További előnyös hatás az inzulinszükséglet (hyperinsulinaemia) mérséklése, mely
egyrészt csökkentheti a hypoglykaemiák veszélyét, másrészt a késöi, elsősorban
macroangiopathiás szövődmények tekintetében is kedvező hatású lehet.
Hátrányként megemlítendő, hogy jelenleg csak állati eredetű, hagyományos ampullás
kiszerelésű készítmény áll rendelkezésre, mely csak hagyományos fecskendövel
adható. Tekintettel arra, hogy a fenti kedvező hatások messzemenöen ellensúlyozzák
az esetleges hátrányokat, ezért serdülőkorú cukorbetegek hajnali jelenségének
kezelésében esti bázisinzulinként történő alkalmazása javasolt.
IRODALOM
1. The DCCT (Diabetes Control and
Complications Trial) Research Group: The effect of intensive treatment of diabetes on
the development and progression of long-term complications in insulin-dependent diabetes
mellitus. N Engl J Med 329: 977-986, 1993.
2. Madácsy L, Barkai L, Kassay L,
Fehér A: Diabeteses gyermekek intenzifikált inzulin kezelésével szerzett klinikai
tapasztalataink. Gyermekgyógyászat 40: 461-465, 1989.
3. Barkai L: Inzulin-dependens
diabetes mellitus és a pubertás. Orvosképzés 70: 30-35, 1995.
4. Barkai L, Donaghue, K, Silink, M,
Howard, NJ: Autonóm és vascularis funkciók párhuzamos vizsgálata gyermek-és
serdülőkorú cukorbetegekben. Diabetologia Hungarica 4: 73-78, 1996.
5. Arslanian, S, Ohki, Y, Becker,
DJ, Drash, AL: Demonstration of a dawn phenomenon in normal adolescents. Horm Res 34:
27-32, 1990.
6. Beaufrere, B, Beylot, M, Metz, C:
Dawn phenomenon in type 1 (insulin-dependent) diabetic adolescents: influence of
nocturnal growth hormone secretion. Diabetologia 31: 607-611, 1988.
7. Edge, JA, Matthews, D, Dunger,
DB: The dawn phenomenon is related to overnight growth hormone release in adolescent
diabetics. Clinical Endocrinology 33: 729-737, 1990.
8. Boyle, PJ, Avogaro, A, Smith, L,
Shah, SD, Cryer, PE, Santiago, JV: Absence of dawn phenomenon and abnormal lipolysis
in type 1 (insulin dependent) diabetic patients with chronic growth hormone deficiency.
Diabetologia 35: 372-379, 1992.
9. Strasser, D, Nützi, E, Spinas,
GA, Berger, W: Treatment of early-morning hyperglycemia in Type 1 diabetics with
amorphous zinc insulin (Semilente®) at bedtime. Horm Res 39: 173-178,
1993.
10. Fövényi J, Thaisz E, Lehotkai
L, Grósz A: A “hajnali jelenség” (dawn phenomenon) kezelése amorf
cinkinzulinnal (Semilente MC) intenzív inzulinterápián lévő cukorbetegeken. Magyar
Belorv Arch 3: 147-150, 1995.
11. Holl, RW, Teller, WM, Heinze, E:
Semilente-insulin at bedtime is superior to NPH-insulin for the suppression of the
dawn-phenomenon in adolescents with type-I-diabetes. Exp Clin Endocrinol Diabetes 104:
360-364, 1996.
12. Campbell, PJ, Bolli, GB, Cryer,
PE, Gerich, JE: Sequence of events during development of the dawn phenomenon in
insulin-dependent diabetes mellitus. Metabolism 34: 1100-1104, 1985.
13. Skor, DA, White, NH, Thomas, L,
Santiago, JV: Relative roles of insulin clearance and sensitivity in the prebreakfast
increase in insulin requirements in insulin-dependent diabetic patients. Diabetes 1984;
33: 60-63.
14. Koivisto, VA, Yki-Jarvinen, H,
Helve, E, Karonen, SL, Pelkonen, R: Pathogenesis and prevention of the dawn phenomenon
in diabetic patients treated with CSII. Diabetes 35: 78-82, 1986.
15. Brink, SJ, Stewart, C: Insulin
pump treatment in insulin dependent diabetes mellitus. JAMA 255: 617-621, 1986.
16. Cheetham, TD, Jones, J, Taylor,
AM, Holly, J, Matthews, DR, Dunger, DB: The effects of recombinant insulin-like growth
factor I administration on growth hormone levels and insulin requirements in adolescents
with Type 1 (insulin-dependent) diabetes mellitus. Diabetologia 36: 678-681, 1993.
17. Bolli, GB, Fanelli, CG,
Perriello, G, de Feo, P: Nocturnal blood glucose control in type I diabetes mellitus.
Diabetes Care 16 Suppl. 3: 71-82, 1993.
18. Riccio, A, Avogaro, A, Valerio,
A, Zappella, A, Tiengo, A, delPrato, S: Improvement of basal hepatic glucose
production and fasting hyperglycemia of type 1 diabetic patients treated with human
recombinant ultralente insulin. Diabetes Care 17: 535-540, 1994.
19. Massi-Benedetti, M, Buetti, A,
Mannino, D, Bellomo, G, Antonella, MA, Calabrese, G, Zega, G, Brunetti, P: Kinetics
and metabolic activity of biosynthetic NPH insulin evaluated by the glucose clamp
technique. Diabetes Care 7: 132-135, 1984.
20. Renner, R,
Vocke, K, Hepp, KD:Wirkungsvergleich von protaminverzögertem NPH-Schweineinsulin und
NPHHumaninsulin bei Typ-I- und Typ-II-Diabetes. Dtsch Med Wschr 111: 1316-1320, 1986.